Diversos organismos internacionales, como la Organización Mundial de la Salud y la OCDE, han señalado la necesidad de avanzar hacia marcos de evaluación comparables. No obstante, en la práctica, los sistemas existentes siguen siendo parciales, heterogéneos y, en muchos casos, centrados en la implantación tecnológica más que en el valor generado.
El principal déficit de los sistemas actuales es conceptual: Se mide la presencia de tecnología, pero no su utilización efectiva ni su impacto.
PRINCIPALES MODELOS INTERNACIONALES DE INDICADORES
En el anterior artículo MEDIR EL GRADO DE DIGITALIZACION EN SALUD – ¿Donde está la Salud Digital? trate de la necesidad de medir y los indicadores que podíamos utilizar, pensando fundamentalmente en nuestro pais, pero ahora le damos una vuelta más al tema y nos fijamos en los posibles modelos de caracter internacional que podemos encontrar, para tener una referencia mas clara y terminar comparándo con la situación de España.
Organización Mundial de la Salud: medición estructural de la salud digital.
La Organización Mundial de la Salud propone un marco conceptual basado en gobernanza, infraestructura, servicios y datos. Su enfoque es útil a nivel macro, pero presenta limitaciones operativas.

La OMS propone un enfoque estructural basado en cuatro pilares:
• Gobernanza
• Infraestructura
• Servicios digitales
• Uso de datos
Su valor reside en su aplicabilidad a nivel país, aunque presenta menor capacidad operativa a nivel micro (hospital o servicio).
No define un set cerrado de KPIs comparables entre países, sino un marco metodológico adaptable.
La Organización Mundial de la Salud establece uno de los marcos más citados en:
World Health Organization. Monitoring and evaluating digital health interventions: a practical guide. Geneva: WHO; 2016.
https://apps.who.int/iris/handle/10665/252183
World Health Organization. Global strategy on digital health 2020–2025. Geneva: WHO; 2021.
https://www.who.int/publications/i/item/9789240020924
OCDE: Indicadores comparables entre paises
La OCDE ha desarrollado uno de los conjuntos más operativos, avanzando en indicadores comparables entre países, especialmente en historia clínica electrónica y acceso del paciente, aunque con menor profundidad organizativa.
La OCDE ha desarrollado indicadores comparables internacionalmente centrados en:
• Uso de historia clínica electrónica por los médios
• Intercambio electrónico de información entre proveedores
• Acceso del paciente a sus datos
• Uso de e-prescripción
• Capacidad de reutilización de datos (secondary use)
Su principal fortaleza es la comparabilidad entre países; su limitación, la menor profundidad organizativa en el nivel hospitalario o clínico.
Organisation for Economic Co-operation and Development. Health in the 21st Century: Putting Data to Work for Stronger Health Systems. Paris: OECD; 2019.
https://doi.org/10.1787/e3b23f8e-en
Unión europea y el Espacio Europeo de Datos de Salud
La estrategia europea vinculada al Espacio Europeo de Datos de Salud introduce una dimensión clave: el uso secundario de los datos, aunque su desarrollo aún es incipiente.
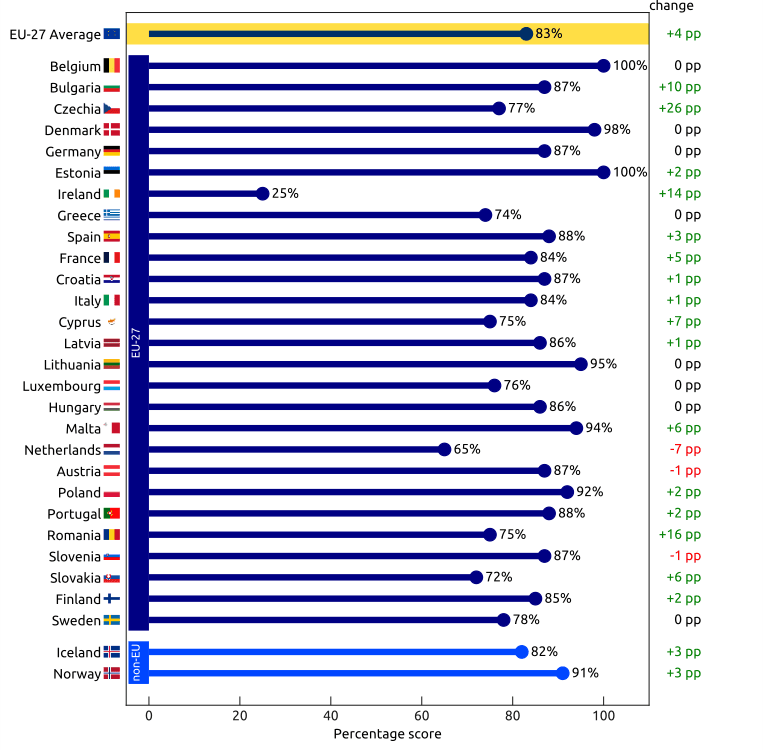
En este gráfico se representa el indicador de salud compuesto en los paises de la Unión Europea en 2024, y la variación 2023-2024.
La Unión Europea está impulsando un modelo de medición alineado con:
• Interoperabilidad transfronteriza (MyHealth@EU)
• Acceso ciudadano a datos electrónicos de salud
• Uso secundario de datos (investigación, políticas públicas)
Este marco introduce un elemento clave: el dato como activo estratégico. Introduce el concepto de “economía del dato sanitario”.
La Comisión Europea:
https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space_en
Modelo HIMSS: referencia hospitalaria
El modelo de la Healthcare Information and Management Systems Society (HIMSS) es el estándar más extendido a nivel hospitalario, desarrolla
• EMRAM (Electronic Medical Record Adoption Model) Metodología
• INFRAM, es la parte analítica del HIMSS
• DIAM
Clasifica la madurez digital en 8 niveles (0–7), desde entornos sin digitalización hasta hospitales completamente digitales y sin papel.
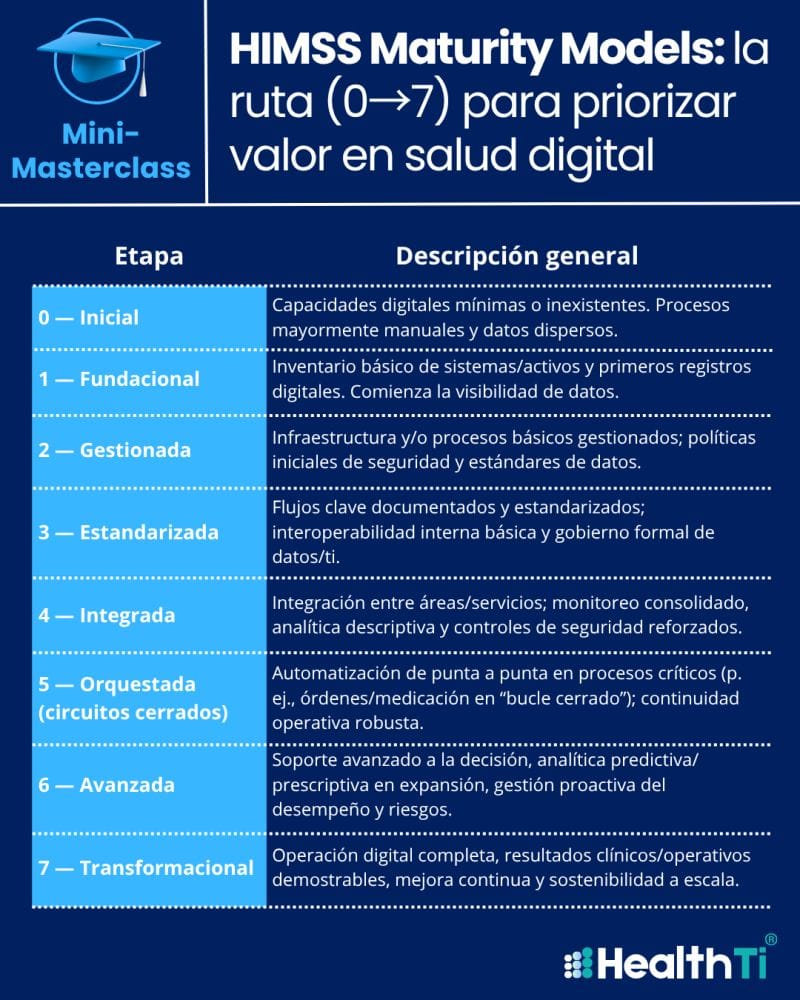
Indicadores reales evaluados:
• Prescripción electrónica cerrada (closed-loop medication)
• Sistemas de apoyo a la decisión clínica (CDSS)
• Integración de laboratorio, radiología y farmacia
• Eliminación del papel
Su gran aportación es la escalabilidad, comparabilidad y sobre todo la estandarización pero presenta una limitación relevante: evalúa el grado de digitalización, no necesariamente su impacto en resultados en salud. Se trata de un modelo auditado y certificable, pero con escasa medición de resultados clínicos.
Healthcare Information and Management Systems Society
HIMSS Analytics. Electronic Medical Record Adoption Model (EMRAM).
https://www.himssanalytics.org/emram
Iniciativas en España
En el contexto español destacan:
Ministerio de Sanidad de España
• Informes de interoperabilidad del SNS
• Indicadores clave del SNS (SI-SNS)
Indicadores:
• % de receta electrónica interoperable
• % de comunidades conectadas
• Acceso a historia clínica digital del SNS (HCDSNS)
Ministerio de Sanidad. Sistema de Información Sanitaria del SNS (SI-SNS).
MiniMinisterio de Sanidad – Sanidad en datossterio de Sanidad – Sanidad eMinisterio de Sanidad – Sanidad en datosn datos – Portada
Ministerio de Sanidad – Áreas – Historia clínica del sistema nacional de salud
Sociedad Española de Informática de la Salud
• Índice SEIS de evolución digital, que incluye:
• Inversión TIC (% del gasto sanitario)
• Nivel de digitalización hospitalaria
• Desarrollo de IA y big data
SEIS. Índice SEIS de madurez digital sanitaria (informes anuales).
https://seis.es
Fundación IDIS
Incluye a la sanidad privada.
Indicadores:
• Experiencia digital del paciente
• Interoperabilidad
• Procesos asistenciales digitales
Fundación IDIS. Índice de Digitalización Hospitalaria (IDH).
https://www.fundacionidis.com
TABLA COMPARATIVA DE INDICADORES
Indicadores referidos a las 8 dimensiones señaladas en nuestro artículo anterior
| Dimensión | OMS | OCDE | UE (EHDS) | HIMSS | España |
| Infraestructura | Sí | Parcial | Parcial | Sí | Sí |
| Uso profesional | Parcial | Sí | Parcial | Sí | Parcial |
| Uso por pacientes | Parcial | Sí | Sí | Bajo | Parcial |
| Interoperabilidad | Sí | Sí | Muy alto | Medio | Alto |
| Datos e inteligencia | Sí | Parcial | Muy alto | Bajo | Bajo |
| Impacto en salud | Conceptual | Bajo | Bajo | Muy bajo | Muy bajo |
| Comparabilidad | Baja | Alta | Media | Alta | Media |
| Nivel de aplicación | País | País | UE | Hospital | Mixto |
Lectura clave de la tabla:
• OCDE → mejor comparabilidad internacional
• HIMSS → mejor operatividad hospitalaria
• UE → enfoque futuro basado en datos
• España → buen despliegue, menor evaluación de impacto
• OMS → marco conceptual, no operativo
MODELO APLICABLE A ESPAÑA
La digitalización sanitaria ha avanzado de forma notable en España, especialmente en historia clínica electrónica y receta electrónica. Sin embargo, persiste una debilidad estructural: la ausencia de sistemas homogéneos de indicadores que permitan medir su impacto real y comparar niveles de madurez entre organizaciones y territorios
En la metodología para su definición, vamos a seguir un modelo de seis dimensiones, referido a las siguientes:
- Infraestructura
- Uso profesional
- Uso por pacientes
- Interoperabilidad
- Datos e inteligencia
- Impacto
Los criterios que vamos a seguir a la hora de proponer la selección de los indicadores van a ser:
- Disponibilidad pública
- Comparabilidad interterritorial
- Trazabilidad de fuente
- Actualización reciente (preferentemente 2021–2024)
Las fuentes utilizadas para la obtención de los datos son fundamentalmente:
- Ministerio de Sanidad de España
- Instituto Nacional de Estadística
- Servicio Madrileño de Salud
- Sociedad Española de Informática de la Salud
- Fundación IDIS
Tabla de indicadores reales de España
En la siguiente tabla se señalan los indicadores más significativos referidos a las seis dimensiones señaladas obtenidos de datos agregados de fuentes oficiales, tratando de que sean los valores representativos más recientes disponibles.
| Dimensión | Indicador | España (aprox.) | Fuente |
| Infraestructura | Centros con HCE | >95% AP / >85% hospitalaria | Ministerio Sanidad |
| Infraestructura | Receta electrónica implantada | 100% CCAA | Ministerio Sanidad |
| Uso profesional | Prescripción electrónica | >90% | SNS |
| Uso profesional | Uso HCE en AP | >95% | SNS |
| Uso paciente | Acceso a historia clínica | ~60–70% población | SNS / INE |
| Uso paciente | Cita online | >70% | CCAA |
| Interoperabilidad | Receta interoperable SNS | 100% CCAA conectadas | Ministerio |
| Interoperabilidad | HCDSNS acceso entre CCAA | Alto pero desigual | Ministerio |
| Datos/IA | Estrategias regionales activas | >70% CCAA | SEIS |
| Datos/IA | Uso real IA clínica | Bajo-moderado | SEIS / IDIS |
| Impacto | Reducción duplicidades | No sistemático | — |
| Impacto | Medición ROI digital | Muy limitado | — |
En un examen crítico de los indicadores se puede señalar que la Infraestructura y receta electrónica, presentan las fortalezas más claras. El uso por los pacientes, se sitúa en un nivel medio. La explotación de datos y la medición del impacto son los que plantean mayores déficits estructurales.
Tabla comparativa España (2020–2023–2025)
No existe una serie homogénea oficial de “indicadores de digitalización” año a año. No obstante para continuar este análisis, parece muy interesante ver como se ha ido evolucionando en nuestro país, fijándonos en indicadores básicos que se pueden obtener de fuentes que se pueden considerar fidedignas (oficiales) y referidos a momentos históricos recientes, pero significativos.
| Dimensión | Indicador | 2020 | 2023 | 2025 (últimos datos) | Fuente |
| Infraestructura | Población con HCE | ~85–90% | >90% | >90–95% | SNS / UE |
| Infraestructura | Receta electrónica implantada | Generalizada (≈100% CCAA) | 100% | 100% | SNS |
| Uso profesional | Prescripción electrónica | Alta (>85%) | >90% | >90% | SNS |
| Uso paciente | Acceso digital a historia clínica | Bajo-moderado | 60–70% | 80–100% potencial acceso | UE / SNS |
| Uso paciente | Teleconsulta | Muy alta (COVID) | descenso | ~30% uso | estudios sectoriales |
| Interoperabilidad | Receta interoperable SNS | Parcial | Completa CCAA | Consolidada (>3 millones usuarios/año) | SNS |
| Interoperabilidad | HCDSNS (consultas) | Limitada | creciente | +60% consultas interanuales | SNS |
| Datos/IA | Estrategias digitales | Inicio | generalizadas | consolidadas (PERTE, data lake) | Gobierno |
| Impacto | Medición estructurada | inexistente | muy limitada | sigue limitada | — |
Llevemos a cabo un pequeño análisis de los resultados de este cuadro. El año 2020 (punto de partida – COVID), se puede destacar:
- Gran impulso de telemedicina
- Infraestructura ya elevada
- Bajo uso ciudadano estructurado
Hemos tomado un punto intermedio es nuestra reciente serie, que ha sido el año 2023, que vamos a considerar en este momento de consolidación:
- Acceso ciudadano significativo (60–70%)
- Interoperabilidad nacional operativa
- Inicio de estrategias de datos
La tercera referencia es el año 2025 definido como de situación actual y del que podemos obtener la información más reciente:
- 90% población con historia clínica digital
- Crecimiento fuerte de uso interoperable, 17,4 millones de dispensaciones interoperables
- Aumento del 60% en consultas a historia clínica digital
Para terminar de momento con este análisis, queda por indicar las fortalezas que España presenta en esta materia, y que son la universalización de infraestructura, la interoperabilidad nacional avanzada, y una posición destacada en la UE (salud-digital.es).
Por otro lado, también presenta debilidades, que a mi juicio las podemos concretar en un uso desigual por pacientes, todavía baja explotación de datos, y como venimos manteniendo ausencia de indicadores de impacto.
JOSE IGNACIO NIETO GARCIA.
Exconsejero de Salud y de Salud y Servicios Sociales de La Rioja. Miembro del Comité Científico de la Fundación Economía y Salud. Miembro del Consejo Asesor de la Fundación Bamberg

